Hay evidencia reciente de transmisión de largo alcance por vía aérea del SARS-CoV-2. Entonces, si bien es importante seguir cuidando la higiene, usar tapabocas y mantener la distancia social para minimizar los contagios, a una distancia de más
de 1.5 m de una persona infectada el control del aerosol conteniendo al virus se vuelve muy relevante. Este control depende crucialmente de los sistemas de ventilación. Compartiendo una sala con una o más personas infectadas, la dosis total bajo exposición
al virus es igual al producto de su concentración por el tiempo. Para reducir el riesgo de contagio la ventilación debe aumentarse y el tiempo y densidad de ocupación debe ser reducido, tanto más cuanto más fuerte sea la actividad desarrollada, esta
última medida en términos de la tasa volumétrica de la respiración.
Una forma fácil de monitorear la ventilación es mediante el uso de medidores de concentración de CO2. Cuando una persona entra en una sala, luego de un tiempo, la concentración de CO2 llega a un valor estacionario como resultado de la equilibración entre la
pérdida de CO2 debida a la ventilación, y a la exhalación natural de CO2. El tiempo característico al que se alcanza el estado estacionario, ya sea bajando o subiendo la concentración inicial, es el recíproco de la tasa de de cambio de aire de la
sala o "ACH" (63% del cambio de la concentración ocurre en una constante de tiempo, y el 95% en tres constantes). Este tiempo característico depende fuertemente de las características de la ventilación. Lecturas de CO2 en intervalos que abarquen dos
constantes de tiempo proveen entonces una buena indicación de la suficiencia de esta ventilación, indicándonos cuantitativamente cómo mejorarla. La concentración de equilibrio de CO2 esta directamente relacionada a la cantidad y actividad de las personas,
así como el volumen y ventilación de la sala, caracterizada por su ACH.
Se pueden armar medidores de CO2 de bajo costo, ver
aquí distintas alternativas en el mismo sitio.
[Un medidor CO2 de bajo costo son sensor NDIR]
Si se puede medir concentración de CO2 en una sala ocupada, una recomendación simple pero práctica es mantener su concentración de CO2 en valores
< 800 ppm, siempre que no sean muchas horas de ocupación. Si se puede medir en la sala desocupada, uno puede determinar el ACH cargando el ambiente con CO2 de forma controlada y monitoreando su descarga hacia el valor del equilibrio. Ambas mediciones pueden relacionarse y abajo ofrecemos
una calculadora para hacerlo cuantitativamente. Finalmente, hay que tener en cuenta que cualquier exceso de CO2 en un interior respecto del exterior implica una concentración finita de virus si hay un infectado en la sala. Como la dosis inhalada por
un susceptible determina fuertemente la probabilidad de contagio, la duración de la ocupación también debería tenerse en cuenta, como lo hacemos con la calculadora basada en el modelo de Wells-Riley.
Referencias (y referencias dentro)
[1]
[2]
[3]
Si medimos ppm de CO2, y además registramos el número de ocupantes, la actividad desarrollada por los mismos,
y el volumen de la sala, podemos inferir con la calculadora CO2->ACH de abajo, los cambios de aire por hora o ACH.
Este dato es útil porque podemos predecir, por ejemplo, que ocurriría si hay más personas en la misma sala y en las mismas
condiciones de ventilación, usando la calculadora ACH->CO2 de abajo. Esta predicción permite planificar el uso de espacios.
En síntesis se define un "cuanto" de virus a la dosis requerida para provocar infección en 63% de las personas susceptibles, de
modo que p=1-exp(-n) sea la probabilidad de infección de un ocupante que inhalo n cuantos. En base a este número se definen
los siguientes parámetros:
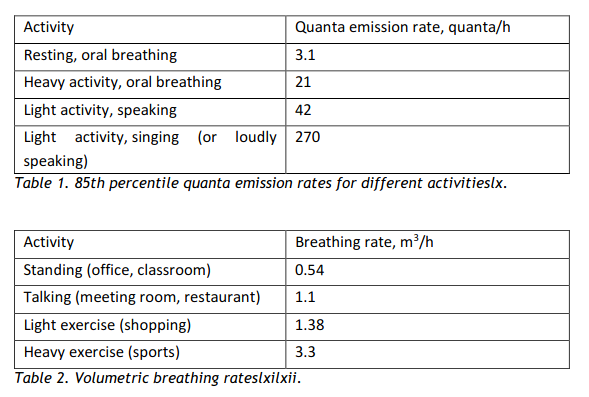
E [cuanta/h] = tasa de emisión de "cuantos" de un infectado en la sala (ver mas abajo "Quanta emission rate")
V [m^3] = el volumen de la sala
ACH [1/h] = los cambios de aire por hora de la sala
Qb [ m^3/h ] = tasa de respiración volumétrica de un ocupante de la sala (ver mas abajo "Breathing rate")
D [h] = tiempo de ocupación del ocupante
El siguiente cálculo presupone un infectado y no tiene en cuenta el efecto de los barbijos, ni de filtros de aerosoles.
Es por lo tanto una sobreestimación de la probabilidad de contagio, pero con las dependencias esperadas con los distintos parámetros.